Nadie quiere tener dolor ya que es una experiencia desagradable, pero eso mismo es lo que lo hace esencial. El dolor nos avisa del peligro y nos protege.
Cuando el dolor persiste y sentimos que limita nuestra vida, parece imposible pensar que trata de ayudarnos. Esto es así porque el cerebro ha llegado a la conclusión de que estamos en peligro, la clave será descubrir el motivo.
A pesar de que exista un daño en los tejidos, no sentiremos dolor salvo que nuestro cerebro piense que estamos en peligro. De la misma forma, si no existe ningún tipo de lesión pero el cerebro considera que estamos en peligro, sentiremos dolor.
Para entender este proceso utilizaremos como ejemplo el dolor lumbar, ya que es uno de los más comunes. La investigación ha mostrado que la cantidad de daño en el disco y en el sistema nervioso raramente se relaciona con la intensidad de dolor percibida por el paciente1. Es más, podemos tener lesiones como protusiones o hernias discales, que pasan desapercibidas ya que no se experimenta ningún síntoma.
Muchos de los cambios en los tejidos son simplemente una consecuencia normal del hecho de estar vivo y no tienen por qué doler. Si no hay dolor, significa que tu cerebro no interpreta estos cambios en los tejidos como una amenaza2.
El primer paso para vencer el dolor es entender su fisiología; conocer cómo funciona cambia el modo de pensar sobre él3,4.
FISIOLOGÍA DEL DOLOR
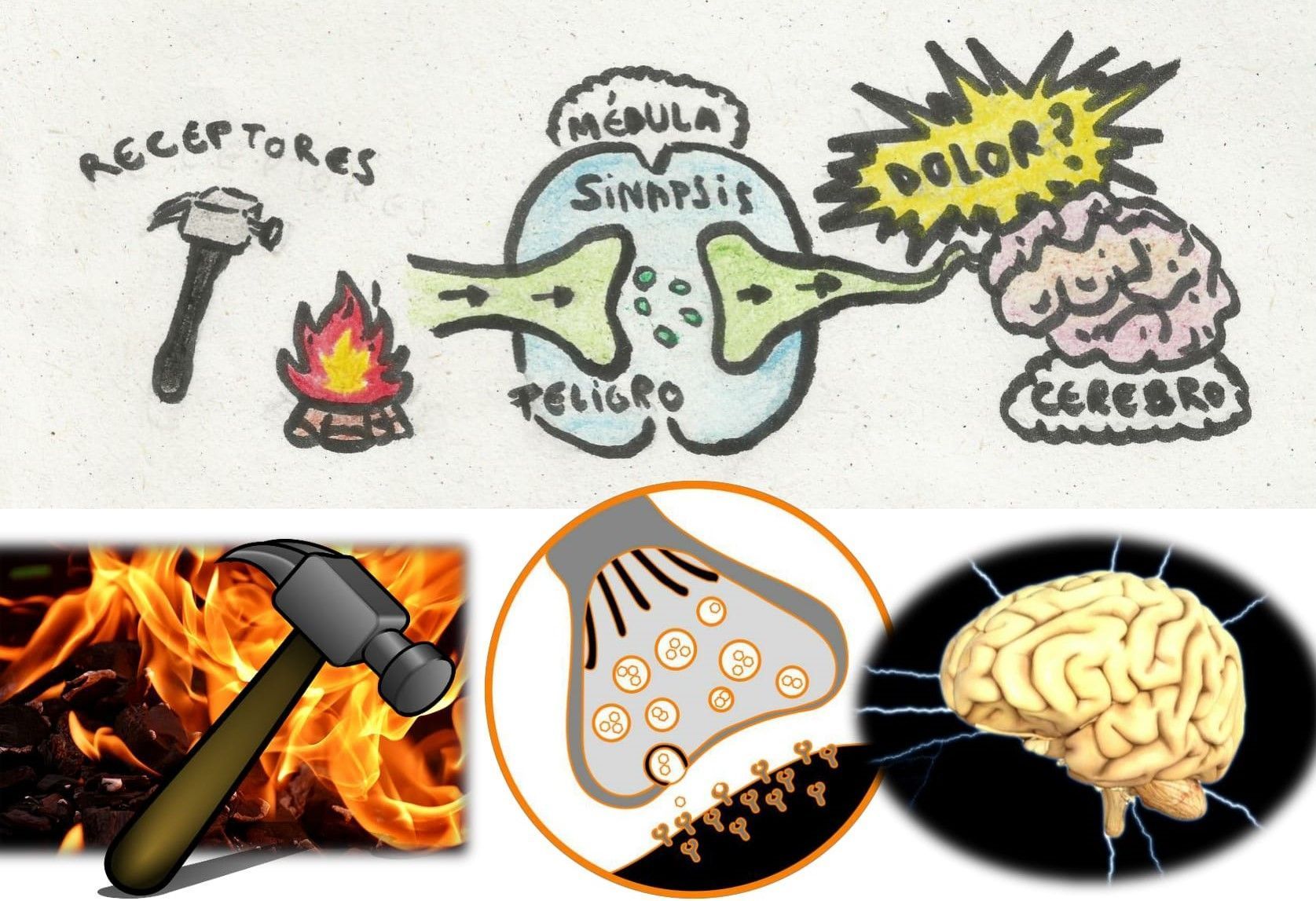
No tenemos “receptores de dolor” o “vías de dolor”, en cambio existen sensores que reciben distintos tipos de estímulos, como mecánico o térmico. Cuando los sensores reaccionan ante estos estímulos y los considera peligrosos, se abren provocando la activación de neuronas que mandarán una señal en forma de impulso nervioso a la médula con el mensaje de PELIGRO, para seguir su camino hacia el cerebro. Este proceso se conoce como nocicepción y solo en ocasiones conduce a dolor. La nocicepción no es ni suficiente, ni necesaria para provocarlo, ya que por ejemplo algunos pensamientos o la interacción de factores psicosociales pueden activar las señales de alarma sin que se dé la nocicepción2,5,6.
Es importante recalcar que cuando hablamos de nocicepción, el mensaje que transcurre por el nervio hasta la médula solo indica peligro, no dolor!. La médula y el cerebro tendrán que analizar la información recibida y desencadenar o no dolor.
Una vez que el mensaje de peligro alcanza el cerebro, éste se enfrenta al desafío de crear una historia compleja con toda la información que recibe. Además procesa y recupera información de situaciones similares previas, tratando de encontrar la mejor manera de reaccionar2.
SENSIBILIZACIÓN CENTRAL
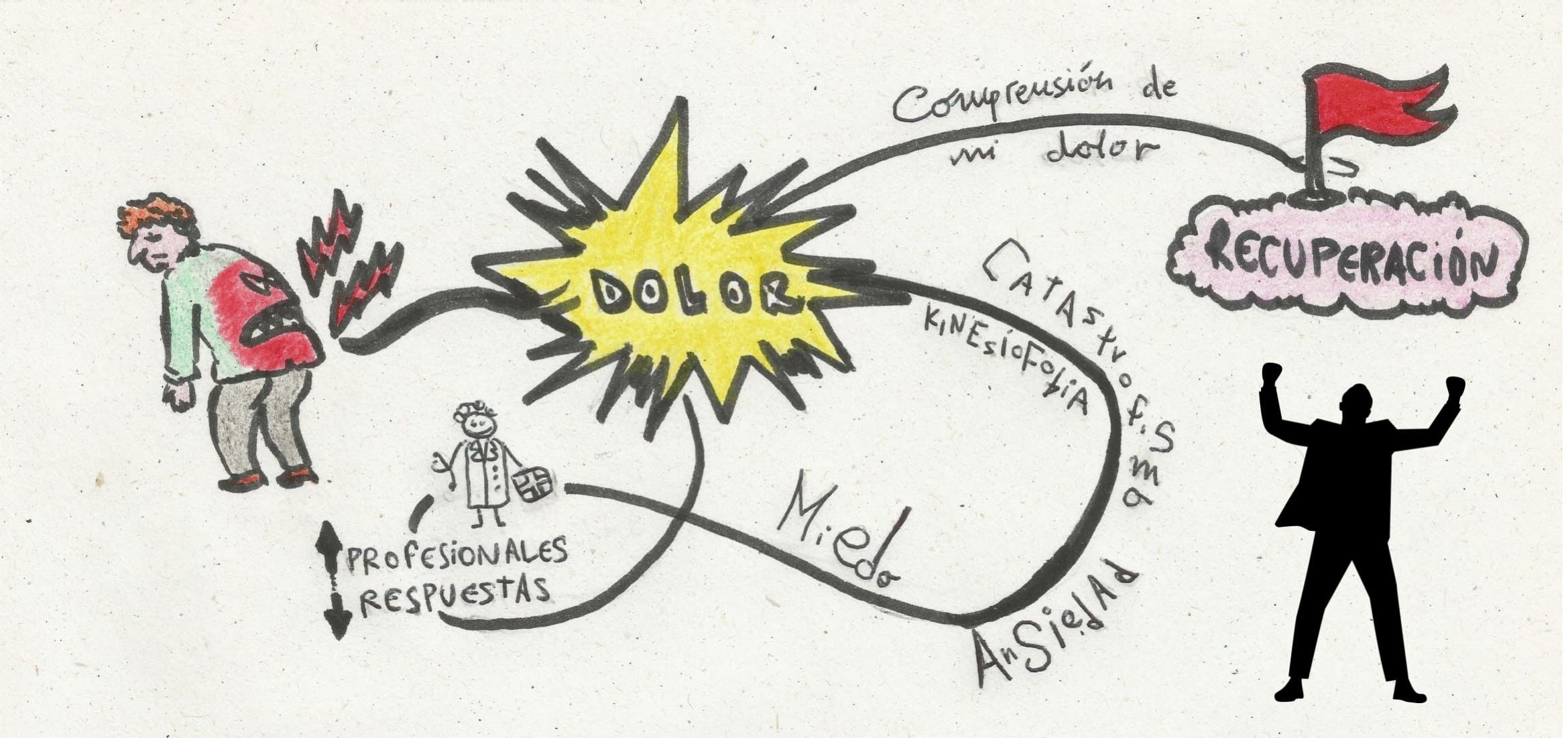
Todos los tejidos se reparan en un tiempo determinado, pero sabemos que el dolor persiste en muchos casos aunque el tejido lesionado haya tenido el tiempo necesario para recuperarse. Este tiempo se puede ver modificado en función de hábitos de vida, uso inadecuado del tejido y /o factores psicosociales (ansiedad, kinesiofobia, catastrofismo…).
A nivel fisiológico, cuando esta situación se mantiene, los sensores cambian en su funcionamiento de manera que ahora ante el estímulo permanecen abiertos durante más tiempo, entrando más sustancias en las neuronas que llevan el mensaje de peligro. Esto lleva a que se aumente la producción de sensores especializados por parte de la neurona, hay un aumento de sensibilidad en el sistema de alarma, un hecho característico del dolor crónico.
Estos cambios a nivel medular desencadenan que el cerebro reciba información errónea del estado real de los tejidos. El asta posterior de la médula actuará como amplificador, un estado de sensibilización en el que el cerebro es informado de que hay más peligro en los tejidos del que existe realmente2,5,6.
Imaginad el mando de tv sobre el cual queremos subir un nivel de volumen pero no funciona bien, se encuentra “sensible” y con un simple toque sobre su tecla (tejido), el volumen se dispara (médula –> mensaje de peligro amplificado).
ENTONCES… ¿ESTÁ EL DOLOR EN MI CABEZA?
Esta es probablemente la pregunta que con más frecuencia hace la gente que está aprendiendo la fisiología del dolor. Debemos ser honestos y decir: sí, todo dolor es producido por el cerebro. Eso no significa que el dolor no sea real, sino todo lo contrario, todo dolor es real. Entender su fisiología es lo que te hará poderoso. Comprender aquellos procesos que están detrás de la experiencia del dolor puede concederte un enorme control de la situación2.
Gracias a la investigación científica, ahora somos conscientes de que los procesos mentales son tan potentes que pueden perpetuar una situación de dolor7,8.
Una vez descartado daño real en los tejidos y tras haber escuchado todo tipo de diagnósticos que no resolvían el problema, debemos tener en cuenta la sensibilización central para entender y dar una explicación a lo que ocurre. Pensamientos como “el médico considera que me lo estoy inventado” o “no sale nada en la resonancia, pero a mí me duele y debe ser grave”, son amenazas para tu cerebro. “Mejor no hacer esto porque me va a doler más” o “no se me va a quitar nunca” son pensamientos que perpetúan y agravan el dolor.
ESTRATEGIAS DE AFRONTAMIENTO Y ABORDAJE
El afrontamiento debe reducir el valor de amenaza de los estímulos, de las emociones asociadas y de las alteraciones biológicas9. Las estrategias de afrontamiento deben ser activas, entendiendo lo que ocurre, manteniéndonos positivos, buscando formas de movernos y haciendo planes aumentando los límites de dolor10,11.
Es importante que los pacientes que sufren dolor se interesen por aprender acerca de su experiencia dolorosa. Los modelos biomédicos clásicos explican conceptos de anatomía y biomecánica, pero no incluyen hechos complejos del dolor, por lo que pueden terminar provocando miedo y ansiedad. Volviendo al caso de una hernia asintomática hasta la fecha que se detecta, el profesional puede generar tal inquietud en el paciente que llegue a producir dolor solo con el poder de sus palabras12.
Por otro lado, la educación de la neurociencia del dolor (PNE) es capaz de explicar el enfoque psicosocial del dolor, ayudando a los pacientes a entender su dolor desde una perspectiva biológica y fisiológica. Los pacientes son educados para entender que el procesamiento del sistema nervioso acerca de su lesión junto a varios factores psicosociales determina su experiencia dolorosa, y ese dolor no representa el verdadero estado de sus tejidos12. En 2011, la revisión sistemática de Louw et al. fue la primera en mostrar que la PNE proporciona evidencia notable en reducción del dolor, discapacidad y catastrofismo ante el dolor, además de una mejora ante el movimiento13.
Ensayos clínicos han demostrado que la PNE aplicada de forma aislada puede beneficiar al paciente; sin embargo, cuando esta técnica se combina con ejercicio o terapia manual, los efectos en reducción del dolor son mayores13,14,15.
Los tejidos tales como músculos, articulaciones y nervios están diseñados para la actividad. No obstante, si tenemos dolor crónico aunque sepamos que necesitamos movernos, estamos atrapados por el dolor y necesitamos la ayuda de fisios y entrenadores. Si entiendes tu dolor, y sabes que no dañará tus tejidos, puedes moverte, es más, el movimiento siempre es beneficioso16,17.
El equilibrio entre lo que nos gustaría y lo que necesitamos hacer es importante para reengancharse al movimiento. Debemos definir nuestro punto de partida en cada actividad e ir progresando paulatinamente de manera que no desencadenemos una reactivación del dolor.
- ¿Puedo correr 15 minutos sin una reactivación del dolor? No.
- ¿Y 10 minutos? Probablemente.
- ¿Y 5? Sí, sin duda.
Tras hacernos este tipo de preguntas, comenzaríamos por correr 5 minutos e iríamos aumentando velocidad y tiempo sin reactivar nuestro dolor. Es clave ser prudente y cumplir el plan establecido pues sino correremos el riesgo de pasar el límite y convertir el ascenso en caída.
No obstante, puesto que el sistema está sensibilizado es fácil que se produzca una reactivación y debemos recordar que solo se trata de nuestro sistema nervioso que trata de protegernos. Ante esta situación, no podemos olvidar lo que sabemos del dolor y que nuestros tejidos no están dañados, abandonar no es una opción!.El dolor crónico NO es eterno y ya sabemos cómo volver a vivir lejos de él10,18,19.
BIBLIOGRAFIA
- Wallis BJ, et al. The psychological profiles of patients with whiplash-associated headache. Cephalalgla, 1998. 18: discussion 72-3.
- Butler D, Moseley L. Explicando el dolor. 1ª Ed. Australia: Noigroup Publications; 2010.
- Moseley GL. Unravelling the barriers to reconceptualisation of the problem in chronic pain: the actual and perceived ability of patients and health professionals to understand the neurophysiology. J Pain, 2003. 4:1 84-189.
- Moseley GL, Nicholas MK, Hodges PW. A randomized controlled trial of intensive neurophysiology education in chronic low back pain. Clin J Pain. 2004 Sep-Oct;20(5):324-30.
- Schnitzler A, Ploner M. Neurophysiology and functional neuroanatomy of pain perception. J Clin Neurophysiol. 2000 Nov;17(6):592-603.
- Flor H. New developments in the understanding and management of persistent pain. Curr Opin Psychiatry. 2012 Mar;25(2):109-13.
- Price DD. Psychological Mechanisms of pain and analgesia. Vol. 15. 2000, Seattle: IABP Press. 223.
- Kendall NAS, Linton SJ, Main CJ. Guide to assessing psychosocial yellow flags in acute low back pain: risk factors for long term disability and work loss. 1997, Wellington: Accident Rehabilitation & Compensation Insurance Corporation of New Zealand and the National Health Committee.
- Folkman S, Lazarus RS, Gruen RJ, DeLongis A. Appraisal, coping, health status, and psychological symptoms. J Pers Soc Psychol. 1986 Mar;50(3):571-9.
- Morley S, Eccleston C, Williams A. Systematic review and meta-analysis of randomized controlled trials of cognitive behaviour therapy and behaviour therapy for chronic pain in adults, excluding headache. 1999 Mar;80(1-2):1-13.
- Snow-Turek AL, Norris MP, Tan G. Active and passive coping strategies in chronic pain patients. Pain. 1996 Mar;64(3):455-62.
- Louw A, Puentedura EJ, Zimney K, Schmidt S. Know Pain, Know Gain? A Perspective on Pain Neuroscience Education in Physical Therapy. J Orthop Sports Phys Ther. 2016 Mar;46(3):131-4.
- Louw A, Diener I, Butler DS, Puentedura EJ. The effect of neuroscience education on pain, disability, anxiety, and stress in chronic musculoskeletal pain. Arch Phys Med Rehabil. 2011 Dec;92(12):2041-56.
- Van Oosterwijck J, Meeus M, Paul L, De Schryver M, Pascal A, Lambrecht L, Nijs J. Pain physiology education improves health status and endogenous pain inhibition in fibromyalgia: a double-blind randomized controlled trial. Clin J Pain. 2013 Oct;29(10):873-82.
- Pires D, Cruz EB, Caeiro C. Aquatic exercise and pain neurophysiology education versus aquatic exercise alone for patients with chronic low back pain: a randomized controlled trial. Clin Rehabil. 2015 Jun;29(6):538-47.
- Nicholas M, et al. Manage your Pain. 2000, Sydney: ABC Books.
- Gifford LS. ed. Topical Issues in Pain 3. 2002, CNS Press: Falmouth.
- Moseley GL. Joining forces – combining cognition targeted motor control training with group or individual pain physiology education: a successful treatment for chronic low back pain. J Man Manip Therap 2003. 1 1 :88-94.
- Moseley GL. Physiotherapy is effective for chronic low back pain. A randomised controlled trial. Aus J Physioth, 2002. 48:297-302.